黄振国医生的科普号
- 精选 复杂膀胱阴道瘘修补成功
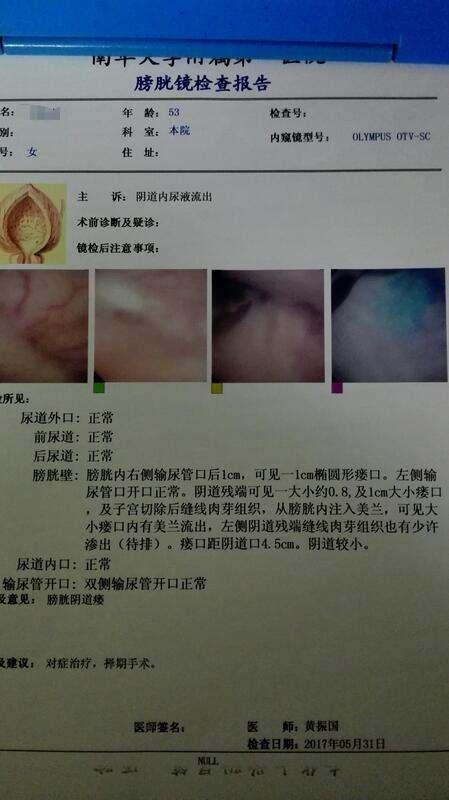 黄振国 副主任医师 南华大学附属第一医院 泌尿外科1954人已读
黄振国 副主任医师 南华大学附属第一医院 泌尿外科1954人已读 - 精选 TVT_O治疗女性压力性尿失禁的临床疗效评估
 黄振国 副主任医师 南华大学附属第一医院 泌尿外科1077人已读
黄振国 副主任医师 南华大学附属第一医院 泌尿外科1077人已读 - 精选 输尿管镜检对输尿管疾病诊疗研
输尿管镜对输尿管非结石梗阻性疾病诊疗的临床应用黄振国1,李解方1,张向阳2,丁 平1,曹友汉1,刘志文1,段友军1,丁 韬1,陈平峰1(1.南华大学附属第一医院 泌尿外科, 湖南 衡阳421001)(2.中南大学湘雅医院 泌尿外科,湖南 长沙 410008)摘要: 目的 探讨输尿管镜对输尿管非结石梗阻性疾病的诊疗价值。方法 回顾分析63例输尿管息肉、肿瘤、狭窄及囊肿等疾病进行输尿管镜检及治疗的临床资料。结果 63例输尿管疾病中输尿管狭窄28例,输尿管息肉17例,输尿管肿瘤12例、输尿管囊肿6例。活检33例,治疗49例,治愈率为94.0%(47/50)。结论 输尿管镜有助于对输尿管非结石梗阻性疾病的诊断和治疗,具有微创、高效、安全的特点。关键词: 输尿管疾病;输尿管梗阻;输尿管镜检查术 Diagnosis and treatment of uretreal non-calculi obstruction disease with ureteroscopyHUANG Zhen-guo1 ,LI Jie-fang1 ,ZHANG Xiang-yang2 ,DING Ping1 ,CAO You-han1 ,LIU Zhi-wen1 ,DUAN You-jun1 ,DING Tao1 ,CHEN Ping-feng1(1.Department of Urology,the First Affliated Hospital of Nanhua University,Hengyang, Hunan 421001,P.R.China)(2. Department of Urology,XiangYa Hospital of Central-South University,Changsha Hunan 410008,P.R.China)Abstract: 【Objective】 To explore the diagnosis and treatment value of ureteroscopy for ureteral non-calculi obstruction disease. 【Methods】 We retrospectively analysed the rigid ureterocopy clincal use for 63 case ureteral cysts, tumors, strictures and polyps .【Results】Of 63 cases ureteral disease , ureteral stricture 28 cases, ureteral polyp 17cases , ureteral tumor 12 cases and ureteral cyst 6 cases.biopsy 33 cases,therapy 49 cases ,cure rate 94.0%(47/50).【Conclusion】Ureteroscopy is valuable for the diagnosis and treatment of ureteral non-calculi obstruction disease,and has minimal invasive,highly effective and safe character.Key words : ureteral disease; ureteral obstruction; ureteroscopy 输尿管梗阻性疾病除了结石较易诊断外,其它梗阻性疾病影像学检查难以明确性质,往往需要通过输尿管镜检查及内镜下活检明确性质。2001年1月~2008年7月我院收治的输尿管非结石梗阻性疾病63例,分为占位性和狭窄性疾病,诊断和治疗效果满意。现报告如下:1 资料与方法1.1临床资料63例患者。男45例,女18例;年龄14.0~68.0岁,平均41.3岁。①输尿管狭窄28例,左侧13例,右侧15例;位于上段5例、中段8例、下段15例。狭窄长度0.3~22.5px。15例为输尿管切开取石术后,8例为体外冲击波碎石术后,3例为结核性狭窄,1例为腹膜后恶性肿瘤的浸润,1例为腹膜后纤维化。21例有患侧腰部疼痛,4例有发热,3例有肉眼血尿。B超和IVU显示程度不等的肾积水20例,8例肾不显影而行逆行造影5例及MRU3例显示输尿管狭窄。②输尿管息肉17例,左侧11例,右侧6例。上段10例,中段4例,下段3例。11例有腰部疼痛,4例有肉眼血尿。B超和IVU均显示肾积水,其中输尿管上段及下段充盈缺损各2例,1例MRU显示下段软组织影1例。③输尿管肿瘤12例,右侧7例,左侧5例。上段2例,中段4例,下段6例。肿瘤直径0.2~45px。2例有膀胱肿瘤电切术史。3例有患侧腰部疼痛,7例有肉眼血尿。12例B超和11例IVU显示肾积水,输尿管梗阻,其中输尿管上段充盈缺损1例,1例逆行造影显示中段充盈缺损1例。膀胱镜检输尿管口喷血3例。④输尿管囊肿6例,右侧4例,左侧2例,均位于下段。囊肿直径1.8~87.5px。尿频尿急3例,排尿困难2例,血尿1例,肾绞痛1例,伴囊内结石1例,均行B超、膀胱镜检和IVU检查显示膀胱内囊肿。1.2 方法硬脊膜外阻滞麻醉下行输尿管硬镜检查, 取膀胱截石位,首先观察膀胱内有无结石及新生物, 输尿管开口是否正常, 在输尿管导管引导下进镜至患侧输尿管,观察输尿管壁黏膜有无充血、息肉、肿瘤、狭窄、管腔有无迂曲, 遇到输尿管占位或粘膜糜烂取活检。快速冰冻切片明确梗阻原因, 同时给予治疗。①输尿管狭窄: 根据输尿管狭窄长度及程度,分别采取输尿管镜硬性扩张及输尿管镜自制电切开导丝( 输尿管导管导丝远端外露输尿管导管约0.3~12.5px,近端和高频电刀连接线相接触,高频电源电切功率为100W,电凝功率为 60W)切开。狭窄较轻、长度较短的可在4F输尿管导管或硬膜外导管引导下输尿管镜硬性通过狭窄部位, 以扩张狭窄段; 如果输尿管狭窄环口较细,镜身不能通过, 可用自制电切开导丝切开狭窄环,切开部位上段选择 7~8 点, 中下段选择 9~10 点[1],切开深度应达全层。放置两根7F双J管作为支撑内引流, 防止再次狭窄。②输尿管息肉: 原发性输尿管息肉直径在7.5px以上采用输尿管电切镜环式电极自基底部切除,切除深度至肌层,7.5px以下采用钬激光切除。留置D-J管6~8周。③输尿管肿瘤:12例术中取活检,冰冻切片示10例为移行细胞癌1级,2例为移行细胞癌1~2级,2例乳头状有细蒂约7.5px肿瘤术中使用输尿管电切镜环式电极切除深度至输尿管肌层。留置D-J管6~8周。④输尿管囊肿: 输尿管镜下观察针尖样囊肿开口,通过输尿管镜工作通道将自制电切刀导丝插入囊肿开口,电切开囊壁, 切口大小约 37.5px 左右,使输尿管口敞开,保留部分前壁,使其形成活瓣, 既解除梗阻又具有抗反流功能。输尿管镜经切开囊肿开口可随意进出输尿管内,1例合并囊内结石30余枚,约黄豆大小,可经切开的输尿管口进入膀胱,重新经尿道置入等离子循环鞘,吸出体外。最大为22.5px在输尿管镜下钬激光碎石后取出,仔细检查囊腔未发现囊内肿瘤及息肉,输尿管留置D-J管一根,术后6~8周拔除。2 结果本组输尿管镜诊断符合率 98.4%(62/63),行输尿管镜下治疗49例,总治愈率为94.0%(47/50), 无输尿管穿孔等并发症。①输尿管狭窄:5例经输尿管镜扩张后置入7F D-J管治疗,19例行电切治疗,4例上镜至输尿管中段失败,仅取活检。随访6~24个月,治愈22例,好转2例,3例结核性狭窄行患肾切除,1例腹膜后纤维化输尿管上镜至中段失败,但留置D-J管成功,术后5月因胃恶性肿瘤死亡。患者术后除轻度肉眼血尿外,无其他并发症。②输尿管息肉:12例呈菊花瓣状,直径0.4 ~15px, 长0.8~30px;5 例呈长条状脱垂于输尿管腔内,直径约 0.5~17.5px,长 1.3~55.00000000000001px。术中及术后病理证实为纤维上皮性息肉。全部病例术后症状均消失,3月后IVU显示12例肾积水消失,5例均有不同程度减轻,6个月后全部恢复正常。③输尿管肿瘤:输尿管镜电切2例随访 2年, IVU显示肾积水明显减少,未见复发。10 例同期行肾输尿管及输尿管末端膀胱袖套状切除。④输尿管囊肿:均行囊肿电切开术,术后症状全部消失,半年后复查IVU,2例肾积水消失,其余4例均不同程度减轻,复查膀胱造影无1例出现明显尿液反流,1年后肾积水均消失。3 讨论3.1输尿管镜对输尿管占位性病变的诊疗价值原发输尿管肿瘤以尿路上皮癌为最常见。50~73%的移行细胞癌发生在输尿管下1/3的位置[1]。放射影像学方法很难区分输尿管良恶性肿瘤,由于输尿管镜可在直视下观察输尿管肿瘤的大小、形态、范围,估计浸润深度,了解周围有无小肿瘤病灶,并可取标本送病理检查。输尿管镜检查的适应证为:①静脉肾盂造影或逆行造影,肾盂、输尿管内出现充盈缺损征象。②输尿管狭窄或梗阻经影像学检查不能明确。③膀胱镜下已明确一侧上尿路不明原因的血尿。④肾绞痛反复发作,影像学检查未能发现结石,需进一步明确病因。⑤尿细胞学检查阳性,不能排除上尿路肿瘤。输尿管镜检的同时对可疑病变进行活检明确性质,本组12例输尿管肿瘤中有1例在输尿管镜下似息肉,通过病理检查为尿路上皮癌。因此,在输尿管肿瘤的诊断中可作为确诊手段。输尿管癌的治疗一直以肾输尿管全长及膀胱袖套状切除为金标准,但近年来,也有许多腔内成功治疗输尿管癌的报道。Soderdahl DW等对输尿管癌的腔内治疗进行统计发现,一些低级、低期恶性肿瘤行经输尿管镜电切或激光治疗可取得良好的效果[2]。本人认为术中一旦确诊为输尿管癌,对侧肾功能能代偿的情况下,仍主张行肾输尿管膀胱袖套状切除;一些低级、低期、单发非浸润的恶性肿瘤伴有孤肾、肾功能不全或对侧肾功能有继续损害的疾病存在,或者高龄、体质差不能耐受开放性手术,可考虑行输尿管镜下肿瘤电切,但术后必须辅以必要的化疗和免疫治疗,密切随访。因为尿路上皮癌具有多中心性复发性及进展性。本组2例术中确诊为输尿管癌,考虑肿瘤分级分期低且伴有对侧肾多发结石,而选择内镜下电切术,随访2年未见复发。原发性输尿管息肉为有血管间质和被以尿路上皮的息肉样病变,为非上皮良性肿瘤,多单发,多发生于上段输尿管(62%),中下段相对较少( 38%)[3]。影像学检查诊断本病易致漏诊或误诊,不能明确性质,与输尿管恶性肿瘤不能鉴别。输尿管镜下对原发性输尿管息肉诊治有如下优点:①肉眼观与恶性肿瘤有明显不同,还能取活检明确性质,对良性病变还可以进行腔内治疗。②创伤小,恢复快,降低了吻合口狭窄、尿瘘等开放手术并发症。 ③ 怀疑复发或复发病例,可再次行腔内检查和治疗。目前,国内外成功应用输尿管镜下电切或钬激光治疗输尿管息肉[4][5]。本文采用输尿管电切镜环式电极切除输尿管息肉,取得满意的治疗效果。输尿管囊肿是由于先天性输尿管口狭窄所致的膀胱壁内段输尿管囊性扩张, 分为单纯性和异位性输尿管囊肿, 儿童大多数为异位输尿管囊肿, 合并重复肾、输尿管畸形; 成人多为单纯性膀胱内输尿管囊肿[[6]]。输尿管囊肿的诊断主要依靠 IVU、超声和膀胱镜检查。特别是 IVU 对诊断本病有重要价值, 其典型表现为膀胱区“蛇头”样影像,还可了解肾积水、输尿管扩张情况及是否合并有肾输尿管畸形。6 例输尿管囊肿均显示典型“蛇头”样影像。有人报道,输尿管囊肿的腔内切开治疗是一种简单有效微创的治疗方法,能缩短手术和住院时间[7][8]。国外亦报道,输尿管囊肿合并结石使用腔内钬激光切开囊肿及碎石,创伤小、疗效好、无复发及并发症少[9]。CS COOPER 等[10]认为腔镜下囊肿减压或开窗术治疗输尿管囊肿是确切有效术式,术后无膀胱输尿管反流发生。本文采用经尿道输尿管镜下自制针型电切刀在输尿管囊肿开口横行切开囊壁1.5~50px,合并结石,应用钬激光碎石,手术操作简单,创伤小,术后随访肾功能恢复良好,临床症状消失,是一种治疗膀胱内型输尿管囊肿较理想的术式。3.2 内镜对输尿管狭窄的诊疗价值 输尿管狭窄常因 ESWL、先天性、炎症和术后瘢痕形成等原因引起,造成尿路梗阻,导致肾积水,损害肾功能。解除梗阻是治疗的关键。 以往多采用开放手术治疗患者不仅创伤大,愈合慢,而且术后仍有再发生狭窄的可能。近10余年来,输尿管镜技术的迅速发展给输尿管狭窄带来了新的治疗方法。 这些方法具有效果良好,对患者创伤小、并发症少、住院时间短、可多次反复进行和不增加再次开放手术难度等优点。目前的腔内治疗主要是针对良性输尿管狭窄,狭窄长度不超过50px,方法有硬性扩张、气囊扩张、冷刀切开及电切开。吴开俊等采用输尿管镜下扩张术结合双J管引流对创伤引起的狭窄疗效满意[11]。对于狭窄严重,输尿管腔明显变小,不能通过简单的输尿管镜直视下扩张,胡位列等采用自制输尿管镜针状电刀治疗输尿管狭窄操作容易、有效及安全[12]。我们常采用这两种方法治疗输尿管狭窄疗效确实、操作容易。 输尿管镜对输尿管非结石性梗阻疾病的诊断较之影像学检查直观、明确,且同期进行治疗,具有高效、安全、微创的特点。参考文献:[1]吴阶平,主编.吴阶平泌尿外科学.济南:山东科学技术出版社,2004.5:955.[2]SoderdahlDW,FabrizioMD,RahmanNU,etal.Endoscopictreatmentofuppertracttransitionalcellcarcinoma[J].UrolOncol.2005Mar-Apr;23(2):114-122.[3]毛向明,郑少斌,邹亚光,等.腔镜下处理输尿管结石并息肉[J].中华泌尿外科杂志,1999:20(10):602-603.[4]宋飞,曹栋威,赵谦,等.输尿管梗阻性疾病腔内诊疗研究[J].中国内镜杂志,2007,8:805-810.[5]CareyRI,BirdVG.Endoscopicmanagementof10separatefibroepithelialpolypsarisinginasingleureter[J].Urology.2006Feb;67(2):413-415.[6]SadikiR,SadiqA,TaziK,etal.Ureteroceleinadultsbasedonaseriesof14cases[J].ProgUrol,2005.15(2):231-237.[7]袁源湖,刘佛林,邹晓峰,等.经尿道腔镜下囊肿内切开术治疗输尿管囊肿(附16例报告)[J].中国内镜杂志,2006,12:1285-1286.[8]张明,陆家平,祁乐中,等.输尿管囊肿的诊断与治疗[J].中国现代医学,2006,5:1576-1578.[9]ShahHN,SodhaH,KhandkarAA,etal.Endoscopicmanagementofadultorthotopicureteroceleandassociatedcalculiwithholmiumlaser:experiencewith16patientsover4yearsandreviewofliterature[J].JEndourol.2008Mar;22(3):489-496.[10]CooperCS,Passerini-GlazelG,,HutchesonJC,etal.Long-termfollowupofendoscopicincisionofureterceles:intravsicalversusextravesical[J].JUrol,2000Sep,164(3Pt2):1097-1099.[11]吴开俊,李逊,单炽昌,等.腔内泌尿外科技术治疗输尿管狭窄(附182例报告)[J].中华泌尿外科杂志,2000,21(10):612-614.[12]胡位列,曹启友,罗积慎,等.自制输尿管镜针状电刀治疗输尿管狭窄[J].中国微创外科杂志,2005,5(2):153-154.
黄振国 副主任医师 南华大学附属第一医院 泌尿外科2327人已读 - 精选 尿动力学在女性尿频病因诊断中的临床应用价值
尿动力学在女性尿频病因诊断中的临床应用(附169例报告)黄振国① 曹友汉 蔡晓健 李解方 丁韬 聂远(南华大学附属第一医院泌尿外科 湖南衡阳421001)摘要:目的:评价尿动力学在女性尿频患者病因诊断中的应用价值。方法:对169例门诊不同年龄的女性尿频患者行尿流率、充盈性膀胱测压、压力-流率测定,依检查结果,进行不同的临床治疗。结果: 55.0%的患者存在不稳定膀胱,药物治疗有效率为95.7%; 31.2%的患者有膀胱感觉过敏,行药物、心理疏导及膀胱训练有效率为97.2%; 11.8%的患者有低顺应性膀胱,药物治疗有效率为90.0%;5.3%的患者有逼尿肌无反射,行间歇性导尿有效率为100%;6.5%的患者存在膀胱出口梗阻,行尿道扩张及膀胱颈电切术,有效率达100%。结论:尿动力学检查揭示尿频的深层次病因,在尿频患者的诊断、鉴别诊断及治疗方式的选择上具有极其重要的指导意义。关键词 尿动力学;尿频;女性;诊断Urodynamics’clinical application in the etiological diagnosis of female frequent urination (169 cases report)HUANG Zhen-guo , CAO You-han ,CAI Xiao-jian , LI Jie-fang , DING Tao,NIE Yuan (.Department of Urology,the First Affliated Hospital of University of South China,Hengyang, Hunan 421001,)Abstract Objective To evaluate urodynamics’clincal value in the etiological diagnosis of female frequent urination .Methods 169 cases female frequent urination of assorted ages were examined urine flow rate, filling cystometry, pressure-flow rate . According to the above results, some measures of①通讯作者,硕士研究生、主治医师、0734-8279037、hzg762500@163.comclinical treatment were made and the voiding times were compared with pretherapy and post-treatment. Results Of 169 cases, 55.0% of patients existed in detrusor instability,effective rate of medicine therapy was 95.7%; 31.2% of patients had bladder sensory urgency, effective rate of drug ,mind enlightenment and bladder drill was 97.2%;11.8% of patients had low compliance bladder, effective rate of drug therapy was 90%; 5.3% of patients had detrusor areflexia, effective rate of intermittent catheterization was 100%; 6.5% of patients existed in baldder outlet obstruction , effective rate of urethral dilataltion and transurethral vesical neck incision was 100%. Conclusions Examination of urodynamics may show deep etiology of femal urine frequency, and have important clinical value on the diangosis, differentiate diagnosis and the choice of therapy way.Key words urodynamics frequent urination female diagnosis女性尿频,是女性患者泌尿外科就诊最常见症状之一,许多疾病可以导致尿频,尽管我们进行尿常规、尿培养、泌尿系B超及膀胱尿道镜等检查,但大部分女性尿频患者往往难以明确病因(尿路感染除外),尿动力学(urodynamics UDS)检查的出现对不明原因女性尿频的诊断带来了全新的思路,并指导临床治疗。现将UDS检查女性尿频患者的临床应用资料报告如下:1 资料与方法1.1 一般资料 病例资料 对2005年7月~2009年2月到本院门诊就诊的169例女性尿频患者行UDS检查并对临床治疗效果进行回顾性研究。年龄19~74岁,平均45.9岁,病程3月~12年不等,平均2.6年。病例选择:经长期门诊抗感染治疗无效,主诉反复尿频,伴或不伴有尿急、下腹或会阴部疼痛,排尿费力, 急迫性尿失禁及遗尿等,所有患者均经尿常规、尿培养排除泌尿系感染,经内分泌检查排除糖尿病、尿崩症、原发性醛固酮增多症,经妇科检查排除急性妇科炎症,经B超排除肾脏、输尿管疾病、泌尿系结石,经膀胱尿道镜检排除尿道、膀胱肿瘤。治疗后随访3月~2年。1.2 尿动力学检查方法1.2.1 仪器采用加拿大莱博瑞公司生产的UDS-600尿动力学分析仪。1.2.2 测压方法患者取截石位,常规外阴消毒铺单, F8双腔测压管经尿道插入膀胱,抽取并记录残余尿量,F6单腔导管置入直肠(≥10 cm)以测定腹压,各导管均固定并与尿动力仪相对应管道连接,女性尿道外口为平面设零, 以0.9%氯化钠注射液为介质,50 ml/min恒流灌注,进行检查。1.2.3 主要检测指标最大尿流率(maximum flow rate,Qmax)、残余尿量(residual volume,RV)、初始尿意容量、最大膀胱容量、有效膀胱容量、膀胱空虚静止压、充盈静止压、最小尿流率时逼尿肌压(Pmuo)、最大尿流逼尿肌压(detrusor pressure at maximal urine flow rate,Pdet at Qmax),A-G图,具体参数意义及结果判定,参考国际尿控协会标准(ICS)和金锡御、宋波主编《临床尿动力学》。2 结 果2.1最大尿流率及残余尿量测定结果 169例患者中尿量在165~380ml,39例Qmax<15 ml/s,占17.2%,Qmax为10. 5±3. 4 ml/s,残余尿量在15~120ml,平均为55ml ;140例Qmax>15 ml/s,残余尿量均<5ml。2.2 充盈期膀胱压力容积测定结果 1) 不稳定膀胱93例占55.0%,平均年龄37.7岁。 2)低顺应性膀胱20例占11.8%,平均年龄43.2岁 3)膀胱感觉过敏36例占本类型21.3%,平均年龄33.2岁。32例有效膀胱容量减少135~190ml,占18.9%,平均年龄46.8岁。2.3 排尿期压力-流率测定结果 169例患者中11例A/G图显示下尿路梗阻占6. 5%,平均年龄为52. 9岁;逼尿肌收缩力非常弱或无反射9例,占 5.3%,平均年龄 52.7岁。 2.4 169例女性尿频患者尿动力学诊断及临床治疗效果 逼尿肌不稳定为女性尿频最主要的尿动力学表现,占55.0%;膀胱感觉过敏占21.3%;女性尿频的尿动力学表现亦可能同时有几种,如逼尿肌不稳定和低顺应性膀胱可分别同时合并膀胱感觉过敏。具体见下表表 169例女性尿频患者尿动力学诊断及临床治疗效果尿动力学诊断 n(%) 治疗方案 有效例数(%)逼尿肌不稳定①93(55.0) 抗胆碱能药物 89(95.7) 泌尿灵或丙米嗪膀胱感觉过敏36(21.3) 膀胱训练 心理疏导 35(97.2) 抗抑郁类药物低顺应性膀胱② 20(11.8) 抗胆碱能药物 18(90.0)a 受体阻滞剂逼尿肌无反射 9 (5.3) 间歇性导尿 9(100)膀胱出口梗阻③ 11 (6.5) a 受体阻滞剂 11(100)尿道扩张 膀胱颈电切注:①. 其中7例逼尿肌不稳定伴膀胱感觉过敏未再列入膀胱感觉过敏组。 ②. 其中8例低顺应性膀胱伴膀胱感觉过敏未再列入膀胱感觉过敏组。③. 其中5例膀胱出口梗阻伴逼尿肌不稳定未再列入逼尿肌不稳定组。3 讨 论女性尿频传统诊断方法包括病史、尿常规、残余尿测定、尿培养、影像学检查、膀胱尿道镜检等,但对于不明原因的女性尿频及伴随症状诊断,尿动力学检查非常重要,可对功能性膀胱、下尿路梗阻性疾病作出客观诊断,既反映膀胱的功能状况,又对治疗有重要的指导意义。逼尿肌不稳定(DI)指储尿期出现逼尿肌收缩,为不明原因的女性尿频患者尿动力学最常见的表现之一,临床上称为不稳定膀胱。本组169例患者中,有86例为单一的逼尿肌不稳定,7例合并膀胱感觉过敏,5例膀胱出口梗阻亦合并逼尿肌不稳定。临床研究逼尿肌不稳定的女性患者由于逼尿肌兴奋性过高,在储尿期膀胱充盈过程中,任何外在因素如咳嗽导致膀胱压力升高,刺激膀胱压力感受器,引起排尿反射提前出现,导致尿频、尿急。UDS表现为诱发因素致膀胱压升高下,出现逼尿肌无抑制性收缩。DI原因不明,有学者认为可能是膀胱壁上的神经节功能失调。目前普遍认为逼尿肌细胞膜上离子通道状态、受体出现异常变化及连接紊乱,对逼尿肌不稳定起着非常重要的作用[1~3]。临床上DI的治疗方法较多,我科对93例DI患者使用抗胆碱药、抑制钙离子作用类药物泌尿灵及抗抑郁药丙米嗪治疗,取得了满意疗效。膀胱感觉过敏 出现尿意后,若继续注入介质,有强烈的排尿欲、极度不适或下腹部及会阴部疼痛感称为膀胱感觉过敏,分为特发性感觉紧迫,器质性感觉紧迫及精神性感觉紧迫[4]。一些严重的低顺应性膀胱和逼尿肌不稳定常伴有膀胱感觉过敏。本组36例膀胱感觉过敏患者经UDS检查膀胱压力,尿道压力均正常,但患者尿频、尿急症状仍明显,推测与其长期排尿习惯或心理紧张有关。对于上述患者的治疗,我科通过对其采用心理疏导,转移注意力及抗抑郁类药物治疗均取得满意的临床效果。低顺应性膀胱主要表现为在储尿期较少的膀胱容量增加伴显著的压力升高,是各种先天或后天性膀胱功能、下尿路梗阻、神经源性排尿功能障碍等共同的尿动力学表现之一,可引起尿频、尿急、紧迫性尿失禁和遗尿[5]。严重的低顺应性膀胱可引起上尿路损害。因此,女性尿频临床上趋向尽早行UDS检查,对由膀胱功能异常所致的上尿路损害提供早期诊断、早期治疗的量化依据。逼尿肌无反射或收缩乏力由神经性疾病所致,传统的方法较难发现其病因,UDS可以明确逼尿肌的功能状况及逼尿肌收缩乏力是否由神经性疾病所致,本组9例经UDS诊断为逼尿肌收缩乏力采用清洁间歇导尿减轻上尿路的压力,使肾功能得以改善。女性膀胱出口梗阻,多由于下尿路慢性炎症刺激膀胱颈纤维组织增生,膀胱颈肌肉增生肥厚,排列紊乱导致女性膀胱出口梗阻。据Michael报道约75%膀胱出口梗阻患者出现尿频、尿急或急迫性尿失禁,其主要原因存在逼尿肌不稳定[6]。国内戴奕奕等采用尿动力学分析30例女性下尿路梗阻患者发现尿动力学检查能了解膀胱的功能状况和膀胱出口梗阻的部位,为临床治疗的选择提供了可靠的依据[7]。邓晓俊等采用标准Qmax<15ml pdet="" at="" qmax="">750pxH2O,诊断准确率达93.7%[8]。本组11例膀胱出口梗阻尿动力学诊断采用此标准准确率达100%,采取膀胱颈电切术等治疗,有效率达90.9%。导致下尿路症状的病因是多因素的,单一的临床症状不足以判断病因,同一病因可以表现为不同的临床症状,而同样的临床症状可以有不同的病因[9]。UDS检查发现女性尿频各种尿动力学表现,从中可以推测和进一步揭示女性尿频的病因,对女性尿频的治疗具有重要的临床指导意义。参 考 文 献[1] Lynch J, Brume ME, Lubbers NL, et al .K-ATP opener-mediated at-tenuation of spontaneous bladder contractions in ligature-intact, partial bladder outlet obstructed rats [ J]. Life Sci, 2003, 72 ( 17 ):1931-1941.[2 ] Calvert RC, Thompson CS,Khan MA, et al. Alterations in cholinergi-cand purinergic signaling in a model of the obstructed bladder[J]. J Urol ,2001, 166(4): 1530-1533.[3] Kuo HC. Pathophysiology of lower urinary tract symptoms in agedmenwithout bladder outlet obstruction[J].Urol Int, 2000, 64(2): 86-92.[4]金锡御,宋波 主编.《临床尿动力学》[M].北京:人民卫生出版社, 2002; 7 (1): 63.[5] 金锡御,宋波 主编.《临床尿动力学》[M].北京:人民卫生出版社, 2002; 7 (1): 60-61.[6] Michael JH,Asnat G,Jerry GB,et al.Detrusor instability in men:Correlation of lower urinary tract symptoms with urodynamic findings[J].J Urol,2001,8(2):550-553.[7] 邓晓俊,郎根强,张炯,等。应用尿动力学检查诊断女性膀胱出口梗阻[J].第二军医大学学报,2009,7:863-864.[8] 戴奕奕,秦 杰。女性下尿路症状的尿动力学分析(附283报告)[J].现代泌尿外科杂志,2006,5:161-163.[9]Chaikin DC,Blaivas JG.Voiding dysfuction:definitions[J].Curr Opin Urol,2001,11(2):395-398.
黄振国 副主任医师 南华大学附属第一医院 泌尿外科2161人已读 - 精选 微创经皮肾穿刺取石治疗小儿上尿路结石
摘要 目的:探讨小儿上尿路结石安全有效的微创治疗方法,提高m-PCNL在小儿上尿路结石的治疗技术。 方法:回顾分析35例小儿上尿路结石的m-PCNL临床资料,其中男29例 、女6例,平均年龄8.5岁(4-13岁);其中输尿管上段结石8例,肾结石27例,均为一侧上尿路结石,伴UPJO3例。结果:m-PCNL治疗35例成功31例成功率88.6% ,一期m-PCNL 27例(87.1%),二期m-PCNL4例(12.9%);一期结石完全清除率87.1%,二期结石完全清除率75%。3例UPJO 2例改开放手术, 1例UPJO行m-PCNL同时顺行肾盂输尿管内切开术。结论:m-PCNL是治疗小儿肾结石和输尿管上段结石安全、有效的方法。关键词: 小儿 上尿路结石 经皮肾穿刺取石 内镜技术 Treatment of minimally invasive percutaneous nephrolithotomyin pedatric upper urinary tract calculiHuang Zhenguo ,Cao Youhan, Li Jiefang,etal.Department of Urology, The First Affiliated Hospital of Nanhua University ,Hengyang Hunan 421001Abstract Objective:To explore a safe and effective therapy method and to improve mini-PCNL therapy technique in pedatric upper urinary tract calculi. Methods:We retrospectively reviewed m-PCNL clinical data of 35 pedatric upper urinary tract stones. The series consists of 29 boys and 6 girls,4 to 13 years old (mean age 8.5 years ). All 35 cases are unilateral upper-tract stones,8 proximal ureteral stones and 27 renal stones. Results:The m-PCNL was understaken in 35 children, success 33 (success rate 88.6%). Twenty-seven(87.1%) had one-stage m-PCNL,four(12.9%) had two sessions. Stone was cleared using one-stage m-PCNL in 27(87.1%).two sessions(75%).Two children with UPJ obstruction underwent open operation and one underwent antegrade pyleoureterotomy at the same time. Conclusions:Mini-PCNL is treatment of the efficacy and safety for renal calculi and proximal ureteral calculi in children.Key words children; upper urinary tract calculi; percutaneous nephrolithotomy; endology小儿尿路结石多继发于代谢异常、尿路畸形和尿路感染,复发率较高,更适合微创治疗[1]。回顾性分析2002年8月至2008年3月我们收治的小儿肾结石28例,输尿管上段结石7例,探讨小儿上尿路结石经皮肾微造瘘输尿管镜取石术(mini-percutaneous nephrolithotomy,m-PCNL)治疗效果和策略。现报告如下。材料与方法临床资料1.本组35例,男29例,女6例。年龄4~13岁,平均8.5岁。右侧26例,左侧9例。单纯性肾结石23例,多发性肾结石3例,鹿角形肾结石2例,输尿管上段结石7例;其中单纯性肾结石直径1.6-2.1cm;输尿结石直径1.0-1.4cm。IVU示轻度肾积水8例,中重度积水27例。患儿均行血、尿常规、肝肾功能、泌尿系B超、腹部平片和IVU检查。伴有肾盂输尿管连接部梗阻者3例,肾旋转不良2例, 2例既往有肾盂输尿管连接部成形术和3例肾盂切开取石术史。35例患儿尿液检查显示合并尿路感染15例(42.9%);血生化检查:高血钙2例,低血钾1例,高尿酸2例,血清碱性磷酸酶增高7例。高草酸盐尿7例(20.0%),高钙尿4例(11.4%),高尿酸尿1例(2.9%),代谢异常12例(34.3%)。35例结石标本分析:草酸钙结石16例,草酸钙磷酸钙结石9例,磷酸钙结石7例,磷酸镁胺盐结石2例,尿酸结石1例。2.经皮微造瘘输尿管镜取石术(mini-PCNL)。一般采用全麻,部分大孩在硬膜外麻下进行。截石位用Fr9.8输尿管硬镜经尿道置入膀胱逆行插入4~5F输尿管导管至患肾,然后改俯卧位,取腋后线12肋下交点为穿刺点,在B超定位引导下向肾中盏或肾上盏穿刺,塑料筋膜扩张器沿导丝从8F扩张至14~16F并留置工作鞘,在MCC窥镜灌注泵帮助下,以硬性输尿管镜对结石用气压弹道或钬激光击碎后取出。术中灌注液始终保持体温水平,如因出血而视野不清,则5~7d后进行二期取石,顺行放置双J管,并留置肾造瘘管。术后2~4d摄腹部平片,了解结石清除情况,如结石取净且患儿没有出血和发热,3~5d可拔除肾造瘘管。术后1个月用输尿管镜或小儿膀胱镜拔除双J管。结果 35例PCNL治疗39次,其中一期PCNL成功31例(88.6%),一期结石PCNL完全清除率87.1%(27/31),二期PCNL治疗4例,二期完全清除率75%,1例尚有残余小颗粒结石直径为0.9cm,行ESWL1次后排出。均为1个工作通道。插管全麻26例,硬膜外麻醉9例。术后均无发热,肉眼血尿18例,1-6天后血尿消失,无输血者。1例PCNL术后联合ESWL,随访1个月,结石完全排空,术后随访3个月~2年,未见输尿管狭窄等并发症。4例(3.8%)患儿改行开放手术,其中2例合并UPJ梗阻均同时行肾盂输尿管成形术;另2例分别为鹿角形结石和输尿管结石,输尿管导管未能进入肾盂而反折在输尿管内,皮肾穿刺失败改行开放手术取石。讨论 小儿尿路结石发病率不高,但多与代谢异常、尿路畸形和感染有关(据国外统计约占结石总体的1%~3%)[1,2]。Choong等[1]报道55%的患儿合并尿路感染,其它代谢异常占29%。因为小儿尿路结石具有高复发的特点,比成人更适合微创治疗。又因为小儿结石形成时间短、结构疏松;小儿身体组织较薄,冲击波能量衰减少;尿路顺应性好,排石能力较成人强,因此,一般认为ESWL特别适合于小儿尿路结石[2,3]。但是我们并没有首选ESWL治疗小儿上尿路结石,原因有如下几点:1.小儿上尿路结石经ESWL治疗后排石过程中,患儿常腹痛,发热,血尿,经治疗2-5天内难以缓解,患儿痛苦大,家属常认为治疗效果不佳,一次ESWL后不愿第二次ESWL。2.一些肾结石较大,ESWL术后常残留结石须再次或多次ESWL及全身麻醉,家属难以接受。3.住院时间长,患儿可能伴有尿路畸形,碎石后难以排出。患者需要更快速、简捷、有效、安全的取石手术,我们在成人PCNL的经验基础上,选择难度不很大的肾结石施行PCNL,实践证明,小儿上尿路结石施行PCNL取石应是一种实用、快速、创伤小、住院时间短、且安全有效的方法。自1985年Woodside等[4]成功应用PCNL治疗小儿肾结石以来,目前国外小儿PCNL应用已较普遍,而国内开展很少。小儿PCNL的操作虽与成人相似,但小儿肾脏小、活动度大,与成人肾镜相比集合系统偏小,操作比较因难。1993年有人提出了经皮微造瘘(14~18F)及利用此通道实施经皮肾输尿管镜取石术的概念[5],近年来国外也有作者应用m-PCNL治疗小儿肾结石[6]。研究认为m-PCNL对小儿肾的形态和功能无不利的影响,[7]并认为它是一种安全有效的方法[8][9],本组应用m-PCNL,与标准PCNL相比,工作通道明显缩小(14~16F),损伤和出血的可能性降低。小儿PCNL一般在全麻下进行,本组全麻占63.6%。大多数患儿经一期PCNL即能完全清除结石,二期PCNL者多因出血影响视野或结石碎块进入平行肾盏。我们认为PCNL成功率高低取决于结石情况、手术次数和术者经验,鹿角形结石多易出现结石残留,但如再次PCNL或联合ESWL则成功率明显增加。我们体会小儿PCNL应注意:①操作轻巧,小儿肾易脆裂,避免撬镜损伤肾实质及盂输尿管连接处黏膜, 防止发生出血及尿路狭窄;如出血致视野不清,作分期取石。②术中密切监测,尽量减少灌注液(同体温)的吸收,避免全身性低温、水电解质和酸碱平衡失调。③小儿PCNL技术要求高,应由经验丰富的医师实施,穿刺扩展皮肾通道应迅速有效,避免皮肾通道的出血形成肾内血肿影响视野。合并UPJ狭窄者可同时行肾盂输尿管内切开。④PCNL需俯卧位,对小儿麻醉要求也高,幼儿宜在插管全麻下手术。⑤小儿失血的代偿能力较成人低,手术出血时间及量尽可能减少,要求术者操作相当熟练,在达到手术目的情况下尽可能缩短手术时间,增加手术的安全性。小儿PCNL常见并发症为出血、发热和血尿,本组无1例需输血者。PCNL术后长期随访没有发现明显并发症[10]。目前,小儿开放手术取石仅限于那些不适合ESWL和腔内处理的结石[4,11]。我们认为,采用m-PCNL是治疗上尿路结石是安全、有效的方法,提高了小儿上尿路结石的治疗水平和质量。参考文献1 Choong S,Whitfield H,Duffy P,etal.The management of pediatric urolithiasis.BJU Int,2000,86:857 860.2 Schultzlampel D,Lampel A.The surgical management of stones in children.BUJ Int,2001,87:732 740.3 Orsola A,Diaz I,Caffaratti J,etal.Staghorn calculi in children: treatment with monotherapy extracorporeal shock wave lithotripsy.J Urol,1999,162:1229- 1233.4 Jayanthi VI,Aronld PM,Koff SA.Strategies for managing upperTract calauli in young children. J Urol ,1999;162:1234~1237. 5 吴开俊,李逊,袁坚,等.经皮肾微造瘘术后二期经皮输尿管镜取石治疗鹿角形结石.广州医学院学报,1993,2:13 14.6 Jackman SV,Hedican SP, Peters CA,etal.Percutaneous nephrolithotomy in infants and preschool age children:experience with a new technique. Urology, 1998;52:697-701.7 Wadhwa P,Aron M,Bal CS,etal.Critical prospective appraisal of renal morphology and function in children undergoing shockwave lithotripsy and Percutaneous nephrolithotomy.J Endourol.2007 Sep;21(9):961-6.8 Kapoor R,Solanki F,Singhania P.etal.Safety and efficacy of Percutaneous nephrolithotomy in the pediatric population. .J Endourol 2008 Apr;22(4):637-40. 9 Mannohar T,Gannpule AP,Shrivastav P,etal, Percutaneous nephrolithotomy for complex caliceal calculi and staghorn stones in children less than 5 years of age.J Endourol.2006 Aug;20(8):547-51.10 Mor Y,Elmasry YE,Kellett MJ,etal.The role of percutaneous nephrolithotomy in the mangemant of pediatric renal calculi.J Urol,1997,158:1319- 1321.11 Fraser M,Joyce AD,Thomas DF,etal.Minimally invasive treatment of urinary calculi in children, B J U Int,1999,84:339-
黄振国 副主任医师 南华大学附属第一医院 泌尿外科2460人已读 - 精选 压力性尿失禁诊断治疗指南.
压力性尿失禁诊断治疗指南一、定义压力性尿失禁(stress urinary incontinence, SUI)指喷嚏、咳嗽或运动等腹压增高时出现不自主的尿液自尿道外口漏出。二、 诊断(一)确定诊断(高度推荐)主要依据主观症状和客观检查,并需除外其他疾病。1. 高度推荐(1)病史1)压力性尿失禁症状:大笑、咳嗽、喷嚏或行走等各种程度腹压增加时尿液是否漏出;停止加压动作时尿流是否随即终止2)泌尿系其他症状:血尿、排尿困难、尿路刺激症状或下腹或腰部不适等。3)其他病史:既往病史、月经生育史、生活习惯、活动能力、并发疾病和使用药物等。(2)体格检查:全身检查、专科检查及其它特殊检查。2. 推荐排尿日记;国际尿失禁咨询委员会尿失禁问卷表简表(ICI-Q-SF);其他检查: ①实验室检查(尿常规,尿培养和肝、肾功能等)② 尿流率;③剩余尿。3. 可选膀胱镜检查;侵入性尿动力学检查;膀胱尿道造影;超声、静脉肾盂造影、CT(二)程度诊断(推荐)1. 临床症状(高度推荐)轻度:一般活动及夜间无尿失禁,腹压增加时偶发尿失禁,不需佩戴尿垫。中度:腹压增加及起立活动时,有频繁的尿失禁,需要佩戴尿垫生活。重度:起立活动或卧位体位变化时即有尿失禁,严重地影响患者的生活及社交活动。2. 国际尿失禁咨询委员会尿失禁问卷表简表(ICI-Q-SF)(推荐)3. 尿垫试验:推荐1 小时尿垫试验[8,10]。轻度:1 h 漏尿≤1 g。中度:1 g<1 h 漏尿<10 g。重度:10 g≤1 h 漏尿<50 g。极重度:1 h 漏尿≥50 g。三、 非手术治疗(一)保守治疗1. 高度推荐盆底肌训练:持续收缩盆底肌(提肛运动)2~6秒,松弛休息2~6秒,如此反复10~15次;每天训练3~8次,持续8周以上或更长。2. 推荐 减肥3. 可选戒烟,改变饮食习惯,阴道重锤训练,电刺激治疗及磁刺激治疗(二)药物治疗1. 推荐:选择性α1-肾上腺素受体激动剂2. 可选 丙咪嗪,β-肾上腺素受体拮抗剂及雌激素四、 手术治疗(一)高度推荐无张力尿道中段吊带术 主要方法:目前我国较常用为TVT和TVT-O(二)推荐1. Burch阴道壁悬吊术2. 膀胱颈吊带(Sling)术(三)可选针刺悬吊术,注射疗法,人工尿道括约肌及阴道前壁修补术五、 合并疾病的处理(一)合并膀胱过度活动症先处理急迫性尿失禁,待稳定后再行压力性尿失禁评判,据此采取相应处理。(二)合并盆腔脏器脱垂1.有压力性尿失禁症状,但盆腔脏器脱垂无需手术治疗者,压力性尿失禁部分可按压力性尿失禁处理,建议向患者说明有进一步手术处理之可能。2.有压力性尿失禁症状,且盆腔脏器脱垂部分需要手术治疗者,在修补盆腔脏器脱垂的同时,行抗压力性尿失禁手术治疗,治愈率可达85%~95%。(三)合并逼尿肌收缩力受损尿流率较低(<10 cmH2O),考虑逼尿肌收缩力受损时,如受损较轻,无明显剩余尿量、平时无明显腹压排尿状态时,可先行保守治疗和药物治疗处理压力性尿失禁,无效时考虑行抗压力性尿失禁手术。逼尿肌受损严重,为明显腹压排尿,应注意有无其他尿失禁的可能,此类患者不建议抗尿失禁手术。(四) 合并膀胱出口梗阻(bladder outflow obstruction, BOO)应先解除BOO,待稳定后再评估和处理压力性尿失禁。
黄振国 副主任医师 南华大学附属第一医院 泌尿外科2420人已读 - 精选 膀胱过度活动症诊疗指南
膀胱过度活动症诊疗指南一、定义膀胱过度活动症(overactive Bladder,OAB)是一种以尿急症状为特征的征候群,常伴有尿频和夜尿症状,可伴或不伴有急迫性尿失禁;尿动力学上可表现为逼尿肌过度活动(detrusor instability, or detrusor overactivity),也可为其他形式的尿道-膀胱功能障碍。OAB 无明确的病因,不包括由急性尿路感染或其他形式的膀胱尿道局部病变所致的症状。OAB 与下尿路征候群(lower urinary tract symptoms, LUTS)的鉴别点在于:OAB 仅包含有储尿期症状,而LUTS 既包括储尿期症状,也包括排尿期症状,三、诊断(一)筛选性检查指一般患者都应该完成的检查项目。1.病史 ①典型症状:包括排尿日记评估;②相关症状:排尿困难、尿失禁、性功能、排便状况等;③相关病史:泌尿及男性生殖系统疾病及治疗史;月经、生育、妇科疾病及治疗史;神经系统疾病及治疗史。2.体检 ①一般体格检查;②特殊体格检查:泌尿及男性生殖系统、神经系统、女性生殖系统。3.实验室检查 尿常规。4.泌尿外科特殊检查 尿流率、泌尿系统超声检查(包括剩余尿测定)。(二)选择性检查指特殊患者,如怀疑患者有某种病变存在,应该选择性完成的检查项目。1.病原学检查 疑有泌尿或生殖系统炎症者应进行尿液、前列腺液、尿道及阴道分泌物的病原学检查。2.细胞学检查 疑有尿路上皮肿瘤者进行尿液细胞学检查。3.尿路影像学检查,侵入性尿动力学检查。四、OAB 诊治原则(一)首选治疗1.行为训练(1)膀胱训练:延迟排尿,逐渐使每次排尿量大于300ml。治疗原理:重新学习和掌握控制排尿的技能;打断精神因素的恶性循环;降低膀胱的敏感性。禁忌证:低顺应性膀胱,充盈期末逼尿肌压大于1000pxH2O。2)定时排尿Ⅰ.目的:减少尿失禁次数,提高生活质量。Ⅱ.适应证:尿失禁严重,且难以控制者。Ⅲ.禁忌证:伴有严重尿频。2.药物治疗(1)一线药物:托特罗定(Tolterodine)、曲司氯胺(Trospium)、索利那新(Solifenacin)(2)其他可选药物1)其他M 受体拮抗剂:奥昔布宁、丙哌唯林、普鲁苯辛等。2)镇静、抗焦虑药:丙咪嗪、多虑平、安定等。3)钙通道阻断剂:异搏停、心痛定。4)前列腺素合成抑制剂:消炎痛。3.改变首选治疗的指征1)无效;2)患者不能坚持治疗或要求更换治疗方法;3)出现或可能出现不可耐受的副作用;4)治疗过程中尿流率明显下降或剩余尿量明显增多。(二)可选治疗1. A 型肉毒毒素膀胱逼尿肌多点注射 对严重的逼尿肌不稳定具有疗效。2. 膀胱灌注RTX、透明质酸酶、辣椒辣素 以上物质可参与膀胱感觉传入,灌注后降低膀胱感觉传入,对严重的膀胱感觉过敏者可试用。3.神经调节 骶神经电调节治疗,对部分顽固的尿频尿急及急迫性尿失禁患者有效。4.外科手术1)手术指征:应严格掌握,仅适用于严重低顺应性膀胱、膀胱容量过小,且危害上尿路功能,经其他治疗无效者。2)手术方法:逼尿肌横断术、自体膀胱扩大术、肠道膀胱扩大术、尿流改道术。合并用药的指导原则:由于OAB 病因不明,部分病人治疗效果不佳,在选择治疗方法时建议:①膀胱训练虽可单独施行,但与药物治疗合用更易为患者所接受;②在药物治疗中,在一线药物的基础上,根据患者的情况配合使用其他药物:对有明显神经衰弱、睡眠差及夜间尿频较重者增加镇静抗焦虑药物;对绝经后患者可试加用女性激素;对合并有轻度膀胱出口梗阻者,可与α受体阻滞剂合用;对症状较重,尤其合并有显著逼尿肌不稳定者可配合使用1~2 种不同治疗机理的逼尿肌收缩抑制剂;用药剂量可从较小的剂量开始,逐渐加量直到出现疗效或副作用;用药时间不宜过短,一般应持续用药2周后评估疗效(出现副作用者除外),直至症状完全控制后逐渐减量;③A 型肉毒毒素、RTX 等可选治疗仅在症状重、其他治疗效果不佳时考虑使用。五、其他疾病中有关OAB症状的诊治原则OAB 是一个独立的征候群。但临床上的许多疾病也可出现OAB 症状,如各种原因引起的膀胱出口梗阻(BOO)、神经源性排尿功能障碍、各种原因所致的泌尿生殖系统感染等。在这些疾病中,OAB 症状可以是继发性的,也可能是与原发病伴存的症状,如良性前列腺增生症患者的OAB 症状。由于这些疾病中的OAB 症状常有其自身的特殊性。为此,本诊治指南将介绍几种临床常见疾病的OAB 症状的诊治原则,以期能为临床在治疗原发病的同时处理OAB 症状,提供帮助。(一)膀胱出口梗阻(bladder outflow obstruction, BOO)患者的OAB 诊治原则常见病因:良性前列腺增生,女性膀胱颈梗阻等。治疗原则:(1)针对膀胱出口梗阻的治疗。(2)根据逼尿肌收缩功能状况制定相应的OAB症状治疗方法:逼尿肌收缩力正常或增强者可适当辅助使用抗OAB的治疗;逼尿肌收缩功能受损者慎用抗OAB治疗。(3)梗阻解除后OAB 仍未缓解者应行进一步检查,治疗可按OAB 处理。(二)神经源性排尿功能障碍患者的OAB诊治原则常见病因:脑卒中、脊髓损伤和帕金森病等。诊治原则:1.积极治疗原发病。2.能自主排尿并希望维持自主排尿者,根据有无下尿路梗阻,对OAB 进行相应处理。无下尿路梗阻者参照以上OAB 治疗原则;有梗阻者按 BOO 诊治原则。3.对不能自主排尿者,按OAB 治疗,以缓解症状。(三) 压力性尿失禁(stress urinary incontinence,SUI)患者的OAB 诊治原则①以OAB 为主要症状者首选抗OAB 治疗。②OAB 解除后,压力性尿失禁仍严重者,采用针对压力性尿失禁的相关治疗。(四)逼尿肌收缩受损患者的OAB治疗排尿训练,定时排尿;在检测剩余尿的基础上适当使用抗OAB药物;辅助腹压排尿;可加用受体阻断剂,降低膀胱出口阻力;间隙导尿。
黄振国 副主任医师 南华大学附属第一医院 泌尿外科3104人已读 - 就诊指南 尿频的诊治体会
女性尿频只是一种症状,不是一种疾病。就像发热不是病,而是一种症状,它由很多疾病导致的一种症状。所以,先要分清楚尿频的原因,不是说别人吃什么药有效你就会有效的,很多病人就是跟风吃药。 单纯性尿频,这是一种常见的女性下尿路症状,没有尿痛尿急及膀胱尿道疼痛等表现。女性容易出现急性膀胱尿道炎,消炎治疗后好转。但过一段时间又出现尿频,但尿常规多次检查未见白细胞,尿培养阴性,无感染依据。吃了很多药看了很多医师不见好转。为什么呢??我们的医师甚至泌尿外科医师都在建议病人多饮水不要憋尿,有尿就去解,这对吗??如果病人存在膀胱尿道炎,这种观点是对的,如果没有炎症,这种观点的影响力就是导致单纯性尿频的主要原因。试想一下,长期的多饮水,生理行为会导致尿多,排尿次数增多,心理暗示自己潜意识,要排尿排尿排尿,不能憋尿不能憋尿,这样对自己不好。所以长此以往的潜意识强化强化再强化,大脑指挥又去排尿了,但是尿量少。尿频养成了,吃药无效,加重焦虑不安,反过来又恶化排尿意识加强,尿频越来越重。是不是有这一类女性病人是这样的。 处理:排尿教育,膀胱训练(详见我的其它患者文章)。不用吃药都会好。
黄振国 副主任医师 南华大学附属第一医院 泌尿外科1654人已读 - 典型病例 女性排尿困难诊断
中老年女性排尿困难病因复杂,很难诊断,主要考虑膀胱,尿道或两者之间的协调问题。膀胱逼尿肌收缩力弱,无力,不足以克服尿道阻力,神经源性膀胱。尿道狭窄,尿道内肿瘤、囊肿等。神经源性或非神经源性逼尿肌刮约肌协同失调(DSD),即排尿时逼尿肌收缩但尿道刮约肌不松弛尿道内腔不开放或开放不全,表现为排尿困难。 诊断方法:尿动力学全套或影像尿动力学。上图中提示逼尿肌收缩力正常,但不能排尿,高压低流或不流曲线,提示膀胱出口梗阻。至于是否存在DSD,须行肛门刮约肌肌电图或影像尿动力学栓查。 治疗上,根据病因作出处理。对于DSD,残余尿在100mI内可考虑药物治疗,哈乐,枢芬等。
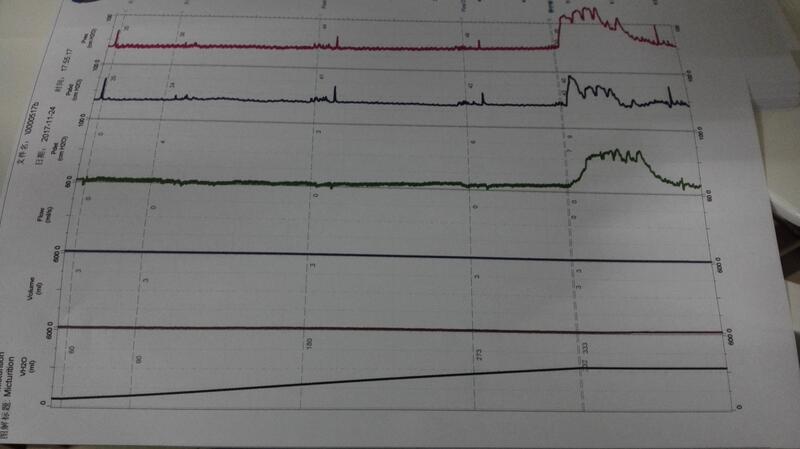 黄振国 副主任医师 南华大学附属第一医院 泌尿外科1769人已读
黄振国 副主任医师 南华大学附属第一医院 泌尿外科1769人已读 - 引用 泌尿系统结石的治疗方式选择
撇开较复杂的病例,单从结石大小、位置等最基础方面去分析治疗的方式(复杂病例需要具体分析):1,结石小,≤5mm,一般可以药物治疗,包括中成药,中药方,止痛消肿药,扩张输尿管药物等,如还不能排石首选体外冲击波碎石治疗。2,结石再大一些,6~15或20mm(最大径还存在一定的争议,这部分需要结合医生自身的治疗经验,综合患者的实际情况做出判断),一般来说可以选择体外冲击波碎石治疗(排除禁忌情况下对于有经验的体外碎石医生这是首选方法),或输尿管镜取石术。3,结石再大的超过20mm的,一般需要经皮肾镜、输尿管镜取石术,当然对于有丰富经验的体外碎石医生来说,合适的病例体外冲击波碎石也还是可选治疗方式之一,但效率必然下降,需要结合患者情况做判断,排石能力不强的患者不建议尝试。对于较小的肾结石或无症状的肾结石,是否治疗还存在一定的争议,可以参考患者的治疗意愿。输尿管结石一般都应该积极治疗,保护肾功能。从治疗方法的优缺点来说,药物排石与体外冲击波碎石术不需要住院,对于患者来说比较经济方便,但治疗效果存在较多不确定因素,而住院微创治疗,效果明显,但费时费钱,部分患者双J管的植入也会带来一定的痛苦。体外冲击波碎石术是一个中间体,也是可以努力提高效果空间的治疗方式,这依赖于体外碎石设备、定位设备的性能以及碎石医生的技术水平的提高。这也是非常值得努力的方向。所以患者适合什么样的治疗,单从大小自己可以做出初步的判断,但每个人又都是不同的个体,在治疗效果欠佳的时候,最好咨询医生做治疗上的改进,而不能盲目的照搬照抄。本文系吴建惠医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
吴建惠 副主任医师 嘉兴市第一医院 泌尿外科12人已购买





